
新型コロナウイルス感染症が収まらない中、重症化リスクが高いとされる病気の患者さんが感染への不安から病院の受診を控える傾向がみられます。しかしこんな状況だからこそ、治療をしっかりと継続することが何より大切です。今回は糖尿病の患者さんが日常生活や治療の上で注意することなどについて、松山病院・内科部長の梅岡二美先生に解説してもらいました。
血糖値が高いと、血液中の白血球の働きが落ちる
糖尿病は、血液中のブドウ糖(血糖値)が何年間も高いままで放置されると、全身の血管が傷ついていく病気です。また糖尿病で高血糖の状態が続くと、ウイルスや細菌などの病原体から身体を守ってくれる白血球(免疫細胞)などの働きが低下することが知られています。そのため、糖尿病の人は一般の人より感染症にかかりやすいとされます。
しかし現時点では、糖尿病の人が特に新型コロナに感染しやすいといえる明確なデータはありません。一方、アメリカの報告をみると「ICU(集中治療室)の呼吸管理が必要な重症者」に占める糖尿病患者の割合は、比較的高いようです(イタリア、中国も同様)。つまり「感染した場合は、重症化するリスクがある」ということです。
糖尿病の人が、新型コロナ感染症で重症化しやすい理由
ではなぜ糖尿病の人は、感染後に重症化しやすいのでしょうか。世界糖尿病連合(IDF)は、「糖尿病の人がウイルス感染症を発症すると、血糖変動や合併症が起こり、治療が困難になる可能性があります」と記しています。
「免疫」とは疫(病気)を免れると書くように、病原体の侵入を防いで身体から異物を排除してくれるシステムです。
白血球だけでなく、抗体、サイトカイン(情報伝達物質)、リンパ器官など、それぞれ役割が異なる免疫細胞同士が連携することで正常に機能しますが、高血糖の人はシステム全体の機能が落ちています。
この状態で感染すると、異物を排除できずに回復が長引きます。そして防御反応として身体のあちこちに炎症が起き、ストレスがかかります。その結果、血糖値が上昇し、ますますウイルスは増殖します。さらに合併症のある人は、血栓症・動脈硬化などの血流障害が起きやすく、感染が重症化する恐れもあります。
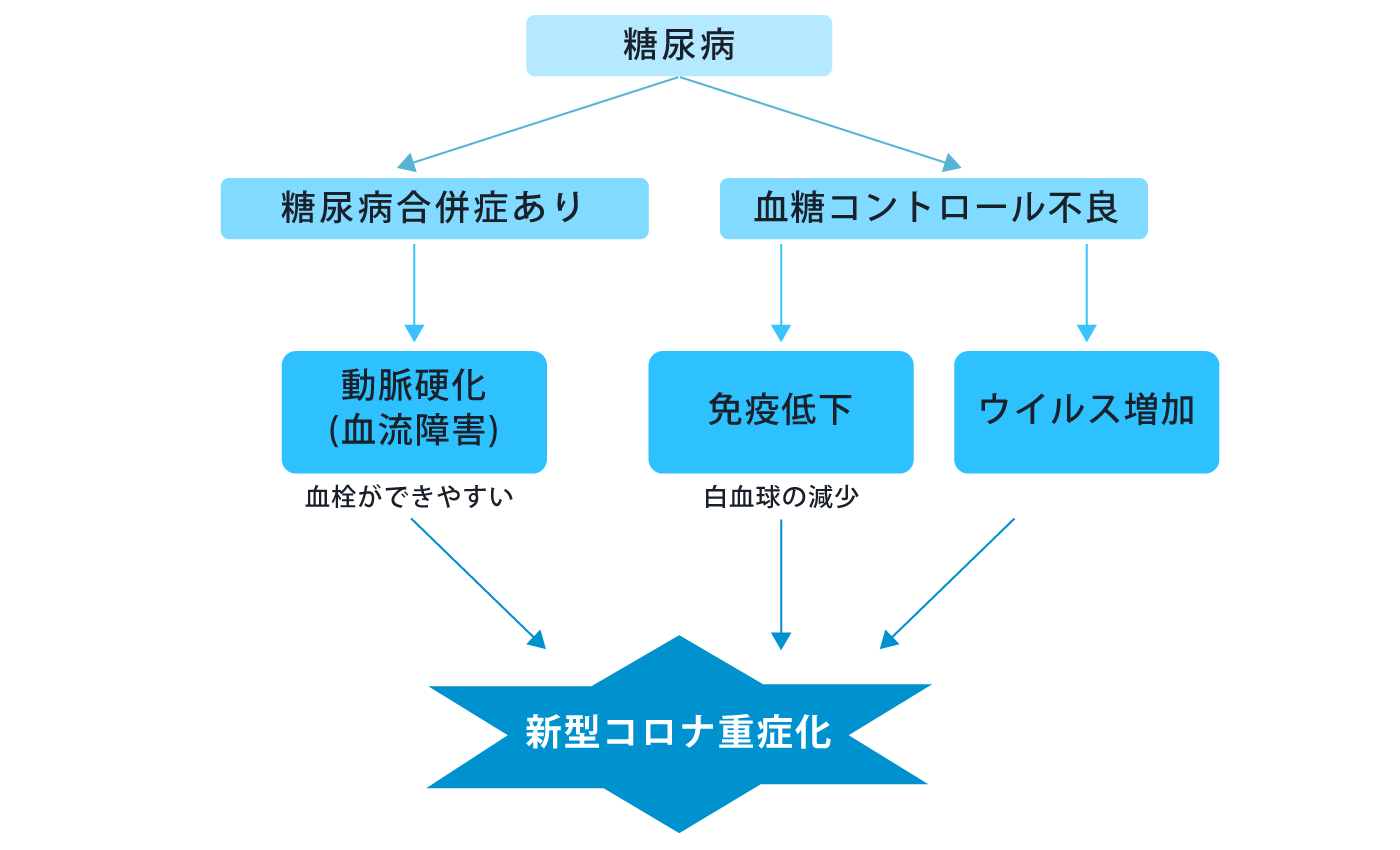
しかし、励みになる明るい知らせもあります。中国における「血糖コントロール状況ごとの死亡率」の報告によると、糖尿病ありの感染者であっても、「血糖コントロールが良好な群」では糖尿病なしの感染者と死亡率は同等である一方、「血糖コントロールが不良な群」は死亡率が高い。
つまり、糖尿病の人であっても血糖コントロールが良好で、血糖値が適切な範囲に管理できていれば、感染しても重症化リスクを下げられるということです。
参考資料
日本糖尿病協会 「今、糖尿病とともに生きる人へ」
血糖値が悪化するケースと対処法
・定期通院の間隔を空ける人や採血検査をせず、薬のみを取りに来る人
・ジム・プールでの運動や散歩の機会が減り運動不足になる。また自宅にいる時間が多くなり、おやつが増えて体重が増加した人
・下肢の筋力が低下し、歩けなくなった高齢者
・感染への不安からうつ病、アルコール依存症を発症、または悪化させた人
・風邪がきっかけで発熱嘔吐により食事がとれなくなり、インスリン注射を止めて高血糖・脱水になった人
私の外来でも、上記のように外出自粛で血糖コントロールが悪化してしまった患者さんが来られます。いずれの方も運動、食事、薬物治療、指導内容、通院間隔を見直し、徐々に改善中です。治療中の人は主治医とよく相談しましょう。
通院について
糖尿病は、継続して検査と治療を受けることが重要な病気です。HbA1c値などの採血・尿検査の結果や血圧などから適切な処方や指導を考えます。新型コロナウイルスから自分の命を守るためには、良好な血糖コントロールが大切であることを念頭に置き、通常通りの定期通院診察を受けることをお勧めします。ただし、地域の感染状況を考えながら、電話診察なども活用しましょう。
特に注意! シックデイとは?~症状と対策について~
糖尿病の方が治療中に、発熱や下痢・嘔吐・食欲不振などのために食事ができないことを「シックデイ」といいます。シックデイでは、普段と違い、血糖値が著しく上がることがあります。
対策としては、以下です。
①脱水予防のため、十分に水分を摂取する
②食欲がなくても、できるだけ炭水化物をとる
③自己判断で飲み薬やインスリン注射を中断しない
※1型糖尿病の方やインスリンで治療している方は、特に注意が必要です。あらかじめ医師にご相談ください。
糖尿病専門医からのメッセージ~糖尿病患者さんへ~
新型コロナ感染に対する予防対策は、糖尿病の患者さんも一般の人と変わりません。手洗い・手指消毒、マスクの着用、いわゆる3密(密集、密閉、密接)を避けるなどをしっかり行ないましょう。また糖尿病治療の基本はご存じのとおり、食事療法と運動療法です。
1.食事
外出が制限され運動が難しいときこそ、食事療法の重要性が高まります。検温とともに毎日体重を測りましょう。そして体重が増加傾向にある場合には、間食も含めて食事量を見直しましょう。
2.運動
ストレッチなど、できる範囲で身体を動かすことを心がけてください。屋外での運動は、少人数で、すいている時間と場所、涼しい時間帯を選んで行ないましょう。また、こまめに水分をとり、脱水にならないように気をつけてください。万歩計やスマートフォンなどで、1日の歩数を確認するのも有効です。
3.薬物療法
尿として糖や水分を排泄し血糖値を下げるSGLT2阻害薬を服用している人は、酷暑時は特に「脱水症状」が起こりうるので、定期的な水分補給を心がけましょう。


PROFILE
梅岡 二美 済生会松山病院 内科部長
1994年 愛媛大学医学部卒業、第三内科(消化器・内分泌・代謝内科学)入局
2007年 済生会松山病院内科医師
2018年 同院 内科部長
日本糖尿病学会専門医・指導医
日本内科学会総合内科専門医・指導医
日本消化器病学会専門医・指導医・四国支部評議員
日本消化器内視鏡学会専門医
日本医師会認定産業医
※所属・役職は本ページ公開当時のものです。異動等により変わる場合もありますので、ご了承ください。
※診断・治療を必要とする方は最寄りの医療機関やかかりつけ医にご相談ください。
関連記事
 パスツレラ症(病名から探す | 2023.2.15)
パスツレラ症(病名から探す | 2023.2.15) コロナ禍だからこそ治療しよう ⑤がん(特集 新型コロナ 生活の中で今、本当に知りたいこと | 2021.2.19)
コロナ禍だからこそ治療しよう ⑤がん(特集 新型コロナ 生活の中で今、本当に知りたいこと | 2021.2.19) 免疫力低下のリスクも? 「低体温」にご注意!(病気解説特集 | 2021.1.28)
免疫力低下のリスクも? 「低体温」にご注意!(病気解説特集 | 2021.1.28) コロナ禍だからこそ治療しよう ④肥満(特集 新型コロナ 生活の中で今、本当に知りたいこと | 2020.11.24)
コロナ禍だからこそ治療しよう ④肥満(特集 新型コロナ 生活の中で今、本当に知りたいこと | 2020.11.24) コロナ禍だからこそ治療しよう ③高血圧(特集 新型コロナ 生活の中で今、本当に知りたいこと | 2020.11.13)
コロナ禍だからこそ治療しよう ③高血圧(特集 新型コロナ 生活の中で今、本当に知りたいこと | 2020.11.13) 糖尿病神経障害(病名から探す | 2020.9.23)
糖尿病神経障害(病名から探す | 2020.9.23) 糖尿病腎症(病名から探す | 2020.9.9)
糖尿病腎症(病名から探す | 2020.9.9) コロナ禍だからこそ治療しよう ①心臓・血管の病気(特集 新型コロナ 生活の中で今、本当に知りたいこと | 2020.9.2)
コロナ禍だからこそ治療しよう ①心臓・血管の病気(特集 新型コロナ 生活の中で今、本当に知りたいこと | 2020.9.2) 元気に笑って健康に 糖尿病治療と笑いの効果(病気解説特集 | 2020.5.28)
元気に笑って健康に 糖尿病治療と笑いの効果(病気解説特集 | 2020.5.28) 慢性腎不全(病名から探す | 2018.4.11)
慢性腎不全(病名から探す | 2018.4.11) 糖尿病治療最前線(病気解説特集 | 2017.4.25)
糖尿病治療最前線(病気解説特集 | 2017.4.25) 慢性腎臓病(CKD)(病名から探す | 2015.6.5)
慢性腎臓病(CKD)(病名から探す | 2015.6.5) 糖尿病網膜症(病名から探す | 2015.3.31)
糖尿病網膜症(病名から探す | 2015.3.31) 脂質異常症(病名から探す | 2015.3.25)
脂質異常症(病名から探す | 2015.3.25) 高血圧(病名から探す | 2013.11.5)
高血圧(病名から探す | 2013.11.5)


 済生会の理念
済生会の理念 施設と拠点
施設と拠点 症状別病気解説
症状別病気解説 お知らせ
お知らせ
 採用情報
採用情報 トピックス
トピックス













