2018.10.17 公開
腸結核
Intestinal Tuberculosis
解説:岡田 明彦 (大阪府済生会中津病院 消化器内科主任部長)
腸結核はこんな病気
結核はかつて不治の病と恐れられ、昭和20年代には我が国の死因として第一位の国民病でした。戦後、衛生環境の改善や結核用抗生物質であるストレプトマイシンの普及、予防接種(BCGワクチン)の義務化などにより患者数は激減し、結核は過去の病と考えられるようになりました。しかし、減少傾向にあった患者発生件数は平成8年に一時増加し、平成11年には厚生省(当時)が「結核緊急事態宣言」を発しました。これにより、結核が過去の病気ではないと認識されることになりました。
結核といえば肺結核が有名ですが、肺以外の臓器でも発症します。腸結核はその名の通り、腸に結核菌(Mycobacterium tuberculosis)が感染することで発症する感染症です。原発性(その部位で最初に発すること)のものと続発性(他の臓器から転移すること)のものがあり、近年は原発性のものが半数以上と報告されています。感染経路はさまざまで、①結核菌を含んだ痰(たん)を飲み込む、②血液やリンパ液を介して結核菌が腸に届く、③胃や肝臓など隣接する感染臓器から結核菌を直接感染する―などがあります。感染してもすべての人が発症するわけではありませんが、加齢や病気、治療により免疫力が低下すると発症しやすくなります。
腸結核の症状
腹痛や発熱、下痢、下血、食欲低下、体重減少など他の腸炎と同様の症状が見られますが、無症状のこともあります。また、腸に狭窄(きょうさく=間が狭まっている状態)がある場合、嘔吐や便秘など腸閉塞の症状が見られることもあります。
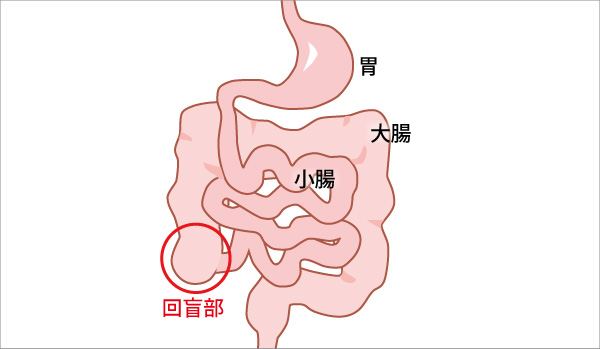
診断については、血液検査や喀痰(かくたん)検査、胸部X線検査、便培養検査が有用ですが、いずれも陽性反応が現れる確率が低くなっています。その他に、補助診断としてツベルクリン反応検査(結核菌の感染経験の有無が分かる検査)やIGRA検査(インターフェロンγ遊離試験=ツベルクリン反応検査よりも正確な判定が可能な検査)も採用されています。腸結核の確定診断には、病巣部に結核菌や乾酪壊死(かんらくえし=組織が壊死してチーズのようになった状態)が見られることが必要ですが、病巣部の確認と組織採取の手段として重要なのは内視鏡検査です。腸結核の多くは回盲部(小腸と大腸がつながっている部位)で発症するため、大腸内視鏡検査が優先されますが、通常の組織検査や培養検査では結核菌を証明できないことがあります。そのため、近年は結核菌の遺伝子の一部を増幅して目立たせるPCR法での検出が行なわれています。
図:発症しやすい部位
腸結核の治療法
肺結核と同様に、ピラジナミドやリファンピシン、イソニアジドなど抗結核薬を3~4剤併用して半年以上の治療を要します。
早期発見のポイント
腹痛や下痢、下血など腸炎の症状が長引いたり、原因不明の発熱や体重減少が見られたりする場合には、消化器内科を受診し内視鏡検査を受けるようにしましょう。内視鏡による組織診断が困難な場合には、治療を優先してその反応を見ることで診断することもあります。
予防の基礎知識
予防接種(BCGワクチン)が有効であり、日本では1歳までに接種が実施されています。ただし、効果は10~15年と限られています。また、一度感染すると免疫力が低下したときに再燃する恐れがあるため、過度の心身のストレスや栄養不足、睡眠不足を避けることも大切です。
近年、慢性関節リウマチやクローン病の治療で抗TNF-α抗体製剤(炎症を抑える薬)を使用する機会が増えています。しかし、投与後に結核を発症することがあるため、治療開始前に必ず結核の感染歴を確認しましょう。結核発症のリスクがある場合には、治療に際し抗結核薬の予防内服(潜在性結核感染症治療という)を行なうことがあります。なお、治療開始後も常に結核発症のリスクについては留意することが必要です。

解説:岡田 明彦
大阪府済生会中津病院
消化器内科主任部長
※所属・役職は本ページ公開当時のものです。異動等により変わる場合もありますので、ご了承ください。
※診断・治療を必要とする方は最寄りの医療機関やかかりつけ医にご相談ください。


 済生会の理念
済生会の理念 施設と拠点
施設と拠点 症状別病気解説
症状別病気解説 お知らせ
お知らせ
 採用情報
採用情報 トピックス
トピックス












