2013.09.02 公開
卵巣がん
ovarian cancer
解説:西田 敬 (大分県済生会日田病院 院長)
卵巣がんはこんな病気 -「沈黙のがん・サイレント キラー」に注意
卵巣(女性の性腺)の働きは、遺伝情報を次世代へ伝える役割をもつ胚(はい)細胞の貯蔵と、胚細胞を減数分裂によって受精可能とする配偶子=卵子を形成することです。このほか、胚細胞に栄養を与え、守り育てる役目を持つ性索-間質(せいさく-かんしつ)細胞が存在します。この細胞は、ときに黄体(組織塊)化して性ホルモンを分泌します。
こうした構成から、性腺に発生する腫瘍は胚細胞腫瘍と性索-間質細胞腫瘍が主なものとなります。実際、男性の精巣では胚細胞腫瘍が95%を占めます。
ところが、卵巣に見られる悪性腫瘍の90%は腺がんで、卵巣表面を覆う腹膜、つまり卵巣の漿膜(しょうまく)から発生すると理解されてきました [1]。胃がんや乳がん、膵臓(すいぞう)がんなど「腺がん」と呼ばれるものは、乳汁や消化液を分泌する外分泌腺ががん化したものです。卵巣漿膜には外分泌腺はないため、卵巣腺がんの組織由来について、現在では卵巣の漿膜より卵管の分泌上皮説が支持され始めています [2]。
卵巣がんの組織由来と組織型による分類
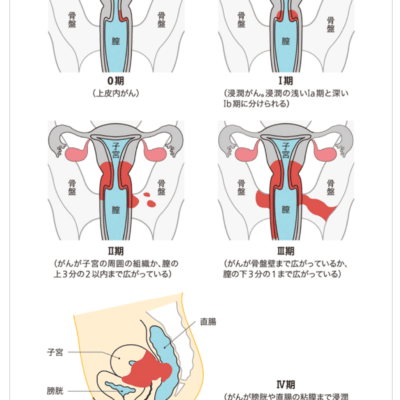
卵巣腫瘍は、その組織由来によって、表層上皮性-間質性(ひょうそうじょうひせい-かんしつせい)腫瘍や性索-間質性(せいさく-かんしつせい)腫瘍、あるいは胚細胞腫瘍などに大別されます。この中で卵巣腫瘍の発生頻度を見ると、卵巣の表面を覆っている漿膜から発生する表層上皮性-間質性腫瘍が70%近くを占め、胚細胞腫瘍は15%、性索-間質細胞性腫瘍は5%程度となっています。また、ほかの臓器のがんが転移してきた転移性腫瘍も分類されます。
上記の組織から発生する上皮性の腺がんと胚細胞腫瘍では抗がん剤感受性が違うため、使用される薬剤も異なります。同じ卵巣腺がんでも、漿液(しょうえき)性腺がんと明(めい)細胞がんや粘液性腺がんとでは薬剤感受性が異なるので、組織型の決定(病理診断)も重要となっています。
卵巣腫瘍の組織由来における従来までの分類
1 表層上皮性-間質性腫瘍(精巣腫瘍にはこの項目はありません)
2 性索間質性腫瘍
3 胚細胞腫瘍
4 その他、組織由来が特定できない腫瘍もしくは転移性腫瘍
卵巣上皮性腺がんの組織型(関連遺伝子によるタイプ分類)
1 漿液性腺がん(Type I: 高分化型、Type II; 低分化型)
2 明細胞腺がん(Type I)
3 類内膜腺がん(Type I、がん肉腫;Type II)
4 粘液性腺がん(Type I)
5 その他混在型
卵巣腺がん分類の新しい試み:Type IとType II
がんは細胞の寿命や増殖を調節する遺伝子の変異により発生します。がん発生には、約80個の遺伝子の変異が必要といわれています。卵巣がんも、がん化に関わる代表的な遺伝子により2つのタイプに分けられます [3]。
Type IとしてはPTENやK-ras、あるいはBRAFなどの遺伝子変異が認められ、低悪性度腫瘍から高分化型腺がんまで段階的に悪性度が増します。
Type IIではがん抑制遺伝子p53の変異があり、前がん病変(低悪性度腫瘍など)なしに、いきなり未分化な漿液性腺がんとして出現します。
引用文献
1. Fathalla MF Lancet 298: 163, 1971
2. Shih L-M, Kurman RJ, Am J Pathol 164: 1511-1518, 2004
3. Vang R et al.,Adv Anat Pathol 16: 267-282, 2009
早期発見のポイント
現在のところ、早期発見のポイントといえるものはありません。しかし、ある程度腫瘍が大きくなってくると以下のような自覚症状が表れる場合がありますので、その際は迷わず婦人科医に相談してください(症状が全くない場合も多くあります)。
・下腹部に膨満感がある。ウエストサイズが大きくなった
・骨盤や腹部に痛みが生じる
・食欲がない。すぐに満腹感を覚える
・トイレが近い。もしくは排尿が困難である
腫瘍は大きく成育することがあり、極端な例では1991年に米国のスタンフォード大学で137.6 kgという世界最大のものが手術で摘出され、ギネス認定を受けたほどです。
2011年、症状が現れてくる前にがんを発見することを目的とした卵巣がんスクリーニングの効果を検証するための試験が米国で行なわれました。経腟(けいちつ)超音波検査と腫瘍マーカーCA 125測定を併用して行ないましたが、卵巣がんの死亡率改善にはつながらないという結果が報告されています。また、がん検査方法の一つであるPET(陽電子放射断層撮影)検査を用いても、卵子を卵巣に送る器官である卵管采(らんかんさい)の粘膜内に誕生した微細な漿液性腺がんは写し出すことができず、病変の発見は難しいと思われます。
予防の基礎知識 – 遺伝的要因
卵巣腺がんは卵巣の漿膜から発生するとされてきました。しかし、最近の研究によれば、まず卵管采の粘膜にがんが発生し、次に卵巣表面に広がるという見解が正しいようです。卵管采上皮のがん発生に関係している遺伝子として、がん抑制遺伝子の一つであるBRCA遺伝子が変異が挙げられます。この遺伝子の変異によって、乳がんや卵巣がんが発生しやすくなっている家系の方に勧められる予防法は、あらかじめ卵巣・卵管を取り除く両側付属器切除術です。しかし、卵管から卵巣がんが進展するという経路を考えれば、卵巣の除去は必ずしも必要ではなく、卵管を切除するだけでも目的は達せられます。

卵管采病変の検出法:SEE FIM protocol*:卵管采の組織切り出し法 [4]
卵管采で卵管液を産生している分泌上皮ががん化した場合、その病巣は小さく、直径がわずか2~4 mm程度のことが多くあります。このがんを見逃さないためには、図示したように卵管采の長軸に沿った組織切り出しを行なう必要があります。
*SEE FIM protocol: Sectioning and Extensively Examining FIMbriae [5]
新しい早期発見法への挑戦
変異p53遺伝子を含む腫瘍細胞のDNAを検出する新しい検査手段、BEAMing techniqueが考案され、早期診断や分子標的治療にも応用できるとして期待されています [6]。
引用文献
4. Buys SS et al., JAMA 305: 2295-2303, 2011
5. Mendeuros F et al., Am J Pathol 30: 230-236, 2006
6. Richardson AL, Iglehart JD, Clin Cancer Res 18: 3209-3211, 2012

解説:西田 敬
大分県済生会日田病院
院長
※所属・役職は本ページ公開当時のものです。異動等により変わる場合もありますので、ご了承ください。
※診断・治療を必要とする方は最寄りの医療機関やかかりつけ医にご相談ください。


 済生会の理念
済生会の理念 施設と拠点
施設と拠点 症状別病気解説
症状別病気解説 お知らせ
お知らせ
 採用情報
採用情報 トピックス
トピックス