2021.10.20 公開
線維筋痛症
fibromyalgia
解説:赤星 透 (神奈川県済生会 支部長(元湘南平塚病院 院長) )
線維筋痛症はこんな病気
線維筋痛症は身体の広範な部位に疼痛をきたす原因不明の慢性疾患です。リウマチ性疾患に分類されていますが、自己免疫の異常や炎症はみられず、機能的な(機能の働きに異常を生じる)リウマチ性疾患といえます。慢性的な痛みにより、日常生活における動作や生活の質が大きく損なわれますが、器質的な組織破壊などをきたすことはなく、生命が脅かされることもありません。
線維筋痛症の原因はいまだ不明です。末梢神経からの痛み刺激を脳に伝える上行性経路において中枢の興奮経路が賦活化(活性化)され、さらには脳から末梢神経へとつながる下行性の疼痛抑制(痛みを抑える)経路にも障害が起こることにより、痛みが中枢において増幅されてしまうこと(痛みの中枢性感作)が疼痛をきたす原因と考えられています。
2004年の疫学調査(厚生労働省研究班)では日本の人口の1.66%(約200万人)、2012年のインターネットによる調査では日本の人口の2.1%(約212万人)の患者さんがいるとされています。男女比は1:4.8と女性に多く、推定発症年齢は約44歳、患者平均年齢は約52歳でした。線維筋痛症は小児や高齢者にも発症しますが、成人の女性に多い病気といえます。
線維筋痛症の症状
線維筋痛症の主症状は慢性疼痛で、疼痛部位は右・左半身、上・下肢、体軸部など全身の広範囲に及びます。筋肉や関節、軟部組織などの自発痛が中心ですが、痛みの部位と程度は日によって変化するだけでなく、日内変動も認められます。また、気候の変動(台風や低気圧の接近、気温変化)などの外的環境要因、さらには、感冒などの感染症への罹患や激しい運動、睡眠不足、精神的ストレスなど、さまざまな要因によっても症状は悪化します。疼痛だけでなく関節リウマチに類似した朝のこわばり感もみられます。
一方、線維筋痛症では多彩な身体・神経・精神症状をきたすことが知られています。疲労感や全身倦怠感、頭重感・頭痛(片頭痛、筋緊張性頭痛)、しびれ感、睡眠障害、不安感、抑うつ感などが高頻度に認められ、乾燥症状(ドライアイ、ドライマウス)や過敏性腸症候群に類似した腹部症状・便通異常、動悸、めまい感、焦燥感や集中力低下、体のほてり感や冷感、微熱、むずむず脚症状などもきたすことがあります。
線維筋痛症は基礎疾患のない一次性(原発性)と基礎疾患のある二次性(続発性)に分類されますが、一次性が多数を占めています。一次性と二次性の疼痛症状には差はありません。二次性線維筋痛症を呈する病気としては、発症早期の関節リウマチやシェーグレン症候群、血清反応陰性脊椎関節炎、リウマチ性多発筋痛症、変形性関節症、甲状腺機能低下症、うつ病などが挙げられます。
線維筋痛症の検査・診断方法
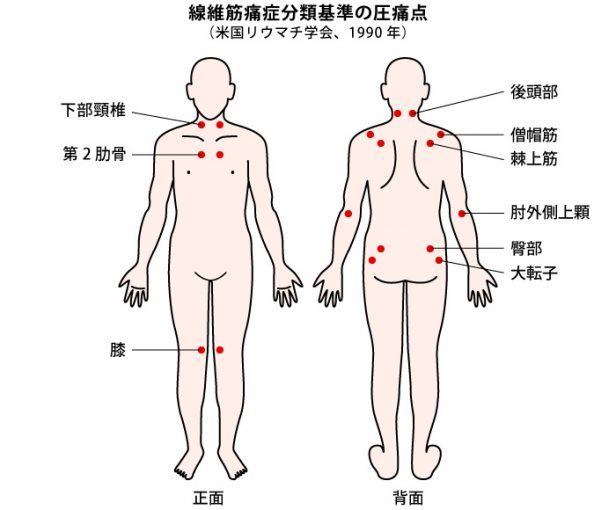
線維筋痛症の診断には、米国リウマチ学会(ACR)の「線維筋痛症分類基準」(1990年)や「線維筋痛症診断予備基準」(2010年)が用いられます。線維筋痛症の主症状が全身性の慢性疼痛であることから、以下の項目を満たすかどうかを確認することが重要です。
①広範囲にわたる疼痛(疼痛の広がり)があること
②触診の際に圧痛点(押すと痛みを感じる場所)が基準の18カ所のうち11カ所以上認められること
③3カ月以上継続する慢性疼痛であること
また、線維筋痛症診断予備基準ではさまざまな随伴症状(主症状に伴って起こる症状)の程度を「徴候重症度」としてスコア化して評価に加えています。
なお、血液検査や画像検査によって特異的な異常所見が認められることはなく、線維筋痛症の診断には有用ではありません。これらの検査は他の病気との鑑別のために行なわれます。
線維筋痛症の治療法
原因が不明の病気であることから、根治のための特異的な治療法は残念ながらありません。しかし、有効な薬物療法の開発が徐々に進み、保険適用された薬物もあります。
プレガバリン(リリカ®)は痛みに関わる神経伝達物質の遊離を抑制する薬剤です。患者さんにより有効性に差があることや、副作用(体重増加、浮腫、めまい感など)の出現などに注意しながら使用します。デュロキセチン(サインバルタ®)はSNRIと呼称される抗うつ薬ですが、線維筋痛症への有効性が確認されています。傾眠や悪心(吐き気)、口渇などの副作用に注意しながら使用します。そのほか、慢性疼痛の治療薬が使われることがありますが、通常の消炎鎮痛薬やステロイドホルモンは一般的に無効です。睡眠障害にはベンゾジアゼピン系の睡眠薬が用いられます。
また、薬物療法だけでなく運動療法も推奨されています。痛みがあることから、毎日少しずつの運動(体操、水泳、ストレッチ、ヨガなど)を継続すること(“Start low, go slow”)が重要です。
線維筋痛症は身体の広範囲の疼痛と多彩な随伴症状がみられることが特徴的で、自覚症状が中心となる病気です。また、身体の変化(例えば、発熱や皮疹、腫脹、体重減少などの徴候)が乏しく、周囲の人が患者さんの症状(苦しさ)を認識しにくいことがこの病気の認知を阻む要因となっています。さらには、医療関係者の理解や対応も残念ながら十分とはいえないのが現状です。
線維筋痛症を疑わせる症状を自覚した場合には、まずは医師に相談することが重要です。患者さんが一人で悩んでいては、早期発見にはつながりません。
線維筋痛症は原因が不明であるため、予防法が確立しているわけではありません。しかし、精神的・肉体的ストレスが症状をさらに悪化させることは明らかです。現実の社会の中でストレスをなくすことは容易ではありませんが、規則正しく穏やかな生活を営み、睡眠をとる環境を整備し、適切な運動を毎日行なうことなどが重症化の予防のために重要です。そのためには、周囲(家族など)の理解を得ることも不可欠です。
線維筋痛症の診断と治療は、必ずしも専門医に限られるものではありません。そもそも、「線維筋痛症の専門医」というライセンスがあるわけではありません。この病気への認識と理解のある医師(かかりつけ医、リウマチ医、心療内科医など)の診療を受けることが重要です。

解説:赤星 透
神奈川県済生会 支部長(元湘南平塚病院 院長)
※所属・役職は本ページ公開当時のものです。異動等により変わる場合もありますので、ご了承ください。
※診断・治療を必要とする方は最寄りの医療機関やかかりつけ医にご相談ください。


 済生会の理念
済生会の理念 施設と拠点
施設と拠点 症状別病気解説
症状別病気解説 お知らせ
お知らせ
 採用情報
採用情報 トピックス
トピックス