2024.10.09 公開
結腸がん
colonic cancer
解説:方堂祐治 (金沢病院 消化器内科)
結腸がんはこんな病気
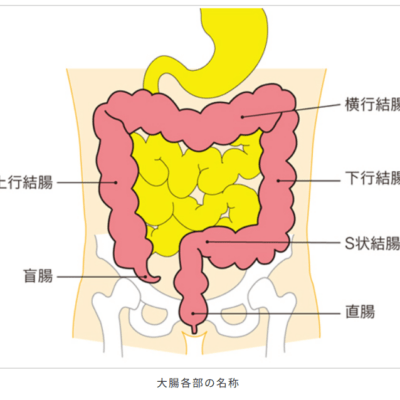
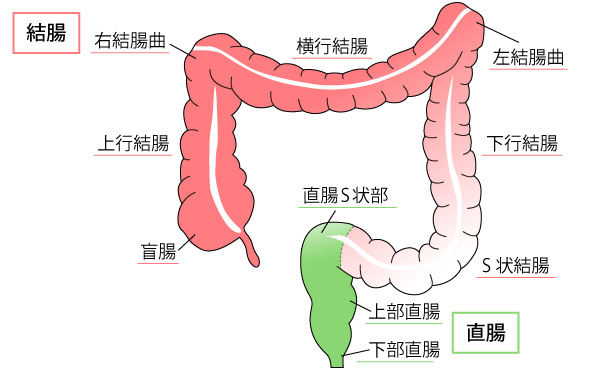
大腸は、右の下腹部から時計回りに存在している1.5〜2m程の管状の臓器で、大きく「結腸」と「直腸」に分かれています。結腸は、盲腸、上行(じょうこう)結腸、右結腸曲(みぎけっちょうきょく)、横行(おうこう)結腸、左結腸曲(ひだりけっちょうきょく)、下行(かこう)結腸、S状結腸までを指し、小腸から運ばれてきた液体状の内容物に含まれる水分を吸収します。その後、直腸で便の貯留と排出を行ないます。
結腸がんは、結腸の内側の表面(粘膜)から発生する悪性腫瘍です。日本において結腸がんの患者数は年間10万人を超えており、がんの中で3位となっています。また、死亡者も年間3万6000人を超えており、身近ながんの一つといえます。
結腸がんの症状
早期の段階ではほとんど自覚症状がありません。進行すると、血便をはじめ、便秘・下痢といった便通異常、腹痛などの症状が現れます。しかし、大腸の右側(盲腸・上行結腸・横行結腸)では、便がまだ液状であるため、腫瘍があっても通過障害が起きにくかったり、出血に気づきにくかったりします。それにより、かなり進行した状態になるまで症状が出ないことも珍しくありません。症状がある場合はなるべく早期に医療機関を受診し、検査することが勧められます。
結腸がんの検査・診断
便潜血検査(便に血が混じっているか調べる検査)や内視鏡検査(大腸カメラ)、CTなどの検査が行なわれます。便潜血検査は、大腸がん検診や人間ドックでも広く用いられ、明らかな血便を自覚していなくても陽性になることがあります。その場合、精密検査として大腸内視鏡検査を行ないます。大腸カメラで直接観察することで、初期から、進行した状態の結腸がんまで発見することも可能です。実際に結腸がんが見つかった場合は、内視鏡検査や病理検査、CT検査、がんの有無や転移を調べるPET検査などの結果から、がんのステージ(進行度)を推測して治療します。
結腸がんの治療法
結腸がんは進行度によって0〜4までのステージに分かれます。

※状態によって治療の内容が異なるため、担当医とよく相談しましょう
早期発見に大事なことは「症状がなくても大腸がん検診(便潜血検査)を受けること」です。結腸がんは初期段階では自覚症状がほぼありません。「症状がないから大丈夫だろう」と安心せずに定期的に検診を受けることで、早期発見できる可能性が高くなります。
大腸がんの検診受診率は、2022年の国民生活基礎調査データで男性49.1%/女性42.8%と厚生労働省の目標である検診受診率60%を下回っています。検診で便潜血検査が陽性となり、精密検査が必要と判定された人のうち、実際に精密検査を受けた人は68%です。検診を受けるだけではなく、必要な場合には精密検査を受けることが大切です。
多くのがん予防に関する研究から、「がん」と「生活習慣(環境)」との間に強いかかわりがあることが分かっています。日本人を対象としたこれまでの研究をもとに、国立がん研究センターをはじめとする研究グループによって、「禁煙・節酒・食生活・身体活動・適正体重の維持」の5つの生活習慣に、「感染症の予防」を加えた「日本人のためのがん予防法(5+1)」が定められました。これらは、結腸がんを予防する上でも、非常に重要なポイントになっています。
禁煙:タバコは、さまざまながんにかかるリスクを増やすことで知られています。喫煙量が多くなるほどリスクも増えるため、「禁煙」することをお勧めします。
節酒:飲酒も、喫煙と同様にさまざまながんにかかるリスクを増やすことで知られています。飲酒量は健康的な範囲内で楽しむよう心がけましょう。
食生活:野菜や果物などで食物繊維を多く摂取することが効果的だといわれています。バランスの良い食生活を意識しましょう。
身体活動:身体活動量の多い人ほどがん全体の発生リスクが低くなるという報告があり、運動が予防に効果的であることがわかっています。
適正体重の維持:痩せすぎや太りすぎは、大腸がんだけでなく、さまざまながんのリスクを高めるとされています。男性BMI値21~27、女性BMI値21~25の範囲に入るよう意識してみましょう。
※BMI値=(体重kg)/(身長m)2
感染対策と予防:がんとの関連性が高いとされるB型肝炎ウイルスやC型肝炎ウイルス、ピロリ菌の検査を受け、必要に応じた除菌対策などを行ないましょう。
糖尿病・高血圧・高脂血症などの病気と同様に、がんの対策も生活習慣を変えることで改善が期待できます。それでも結腸がんになるリスクはゼロではないため、初期の段階で発見し完治できるように定期的に「大腸がん検診」を受けることが大切です。
解説:方堂祐治
金沢病院
消化器内科

※所属・役職は本ページ公開当時のものです。異動等により変わる場合もありますので、ご了承ください。
※診断・治療を必要とする方は最寄りの医療機関やかかりつけ医にご相談ください。


 済生会の理念
済生会の理念 施設と拠点
施設と拠点 症状別病気解説
症状別病気解説 お知らせ
お知らせ
 採用情報
採用情報 トピックス
トピックス