

成人の約5人に1人がかかり、国民病ともいわれるCKD(慢性腎臓病)。初期には自覚症状がほとんどなく、進行してから発見されることも少なくありません。しかし近年は診断基準の整備や医療の進歩により、早期発見し、生活習慣を整えながら付き合う病気へと変わりつつあります。CKDの基礎知識と今日から実践できる「腎活」について岩泉病院・慢性腎臓病の透析予防診療チームが解説します。
全身の健康を支える役割をもつ“腎臓”
腎臓は“沈黙の臓器”?
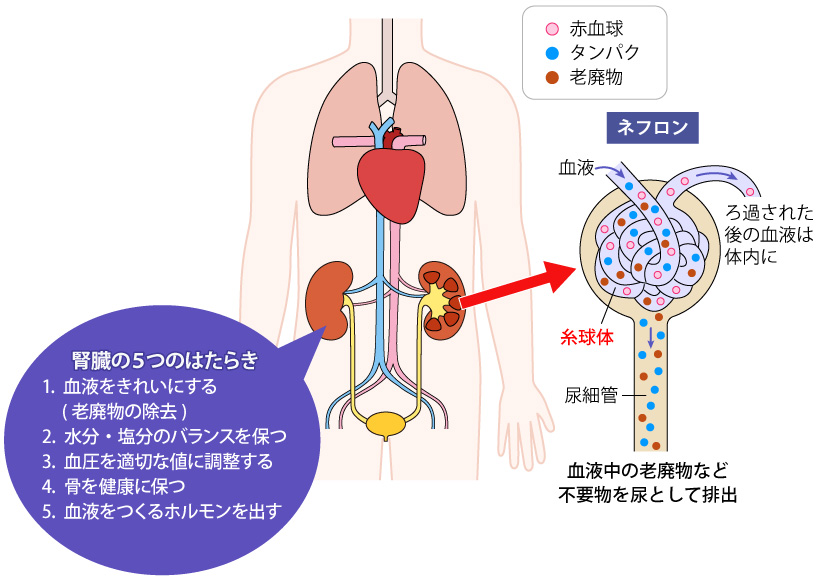
腎臓は、血液をきれいにし、体の中の余分な塩分や水分を尿として排出する役割を持っています。
腎臓がうまく機能しないと体の中の不要物が排出されず、倦怠感、夜間尿、むくみ、貧血、息切れなど、さまざまな症状を引き起こします。このように、慢性に経過するすべての腎臓病を慢性腎不全/慢性腎臓病(chronic kidney disease:CKD)といいます。
腎臓で血液をろ過し、尿を作り出す最小の単位が「ネフロン」です。ネフロンは血液のろ過に関わる「糸球体」と、必要な成分を再吸収し、尿を濃縮する「尿細管」のセットで構成されています。腎臓が加齢やさまざまな病気により障害を受けると、糸球体の硬化(瘢痕化)や虚脱が起こります。一度ついた傷は元の状態には戻らず、もともと持っていた100万個のネフロンを切り崩すようなかたちで腎機能を維持します。ネフロンは50%以上失われても無症状であることから腎臓は、“沈黙の臓器”ともいわれます。自覚症状が出現した際にはすでに病気が進行し、回復が難しいことが特徴です。
腎臓を守ることが全身の健康につながる
腎臓は、血液をきれいにするだけでなく、血圧の調整をしたり、骨の強度を保つ働きなど、全身の健康の要となる臓器です。そのため腎機能が低下すると、他の臓器の働きにも影響を及ぼすことが知られています。
例えば、腎機能が低下すると、体液量過剰によるむくみや高血圧を引き起こし、心臓への負担が増加します。一方、心機能が低下すると、腎血流の低下や腎うっ血によるろ過機能障害が起こります。こうした心臓と腎臓がお互いに密接に影響し合うメカニズムを「心腎連関(しんじんれんかん)」といいます。このような関係を踏まえると、腎機能の低下を早い段階から予防し、進行を抑えることが全身の健康を守るうえでも極めて重要であることが分かります。
日本人の5人に1人がCKD(慢性腎臓病)
なぜCKDは増えている?
見逃されていた患者が見えてきた理由
2024年には、慢性腎臓病の患者数は約2,000万人(成人5人に1人)と推計されています。CKD患者が増加している背景には、実数として増加している部分と、これまで隠れていた患者が“見える”ようになった部分が混じっています。
実数として増えた要因の一つは、「高齢化」の進行です。2005年に20.2%であった高齢化率は、2025年では29.6%まで上昇しています。萎縮や、糸球体(血液をろ過する部位)の減少など、腎臓は加齢とともに形態的にも機能的にも変化します。実際、65~74歳での有病率は11.8%、75歳以上では34.6%と、75歳以上では3人に1人以上がCKDに該当しているというデータも出ています。
これまで「加齢性変化」として見過ごされてきた軽度のCKDが、尿蛋白とGFR(糸球体ろ過量)の区分において明確にCKDとしてラベリングされるようになったことも理由に挙げられます。
『CKD診療ガイドライン2023』では、健診受診患者の医療機関受診勧告推奨基準が明記され、尿蛋白±~1+の軽度の異常についても拾い上げられるようになりました。このように、早期発見・介入が可能になったことでCKDは一生涯長く付き合っていく病気として捉えられるようになってきています。こうした認識の変化も、CKD患者数が増えているように見える一因といえるのではないでしょうか。
GFR(Glomerular Filtration Rate):=糸球体ろ過量 腎臓がどれくらい血液をろ過できているか示す数値。eGFR(推算糸球体ろ過量)は、この数値を血液や年齢、性別などデータから計算(推算)したもの。
参考文献:日本腎臓学会編:エビデンスに基づくCKD診療ガイドライン2023,東京医学社,2023、日本腎臓学会編:CKD診療ガイド2024,東京医学社,2024
まずは早期発見がカギ。異常を見逃さないためのポイント
健康診断のこの3つの項目をチェック
早期に異変に気付くためにまず有効なのは、健康診断などでもよく行なわれる血液検査や尿検査です。腎臓の状態を知る重要な検査項目が以下の3つです。
| 検査項目 | 検査内容 | 注意が必要な検査値の目安 |
| eGFR(推算糸球体ろ過量) | 血液中のクレアチニンという老廃物の値から、腎臓がどれくらい血液をろ過できているかを推定する | 正常な腎臓を100点満点と考え、60点以下で腎機能低下の疑い |
| 尿蛋白 | 老廃物をろ過する腎臓のフィルターが傷んでいると血液中のタンパク質が尿に漏れ出る | 尿蛋白±(10〜29mg/dL)~1+(30〜99mg/dL) |
| 尿潜血 | 尿の中に赤血球が混じっていないかを調べる。例えば糸球体腎炎は腎臓のろ過装置である糸球体が障害され、毛細血管がダメージを受けて赤血球が尿に混じる | 尿蛋白が陽性のとき、尿潜血1+以上で精査が必要 |
尿蛋白については、激しい運動後や発熱、ストレス等により一時的にたんぱく尿がでること(生理的蛋白尿)もあり、その状態が持続しているかを診ていく必要があります。尿潜血についても、尿管結石、悪性腫瘍など、他の疾患で出現することがあります。気になる結果が出た場合はかかりつけ医に相談し、必要に応じて再検査や詳しい検査を受けるようにしましょう。
超初期症状「尿の泡だち」に要注意!?
CKDは初期にはほとんど自覚症状がないとされていますが、注意してみると腎臓の機能が低下し始めた初期の段階で、わずかな変化がみられることがあります。それは「尿の泡だち」です。正常な腎臓では血液中の蛋白質は尿に漏れないようになっています。しかし、ろ過するフィルターが傷んでいると、尿に蛋白質が漏れ出てしまい、蛋白のもつ界面活性作用によって石鹸などと同様に尿が泡立つことがあります。
一時的なものではなく、泡が長く残っていたり毎回泡立っていたりする場合は要注意です。さらに進行すると、尿濃縮力(薄い尿から水分を再吸収し濃くする力)が低下し、夜間に薄い尿がたくさん出る夜間頻尿をきたすこともあります。
“生活習慣の見直し”で今日からできる「腎活」
腎臓病治療の要は食事療法
腎臓病の治療では、食事療法をはじめとした生活習慣の管理が重要な柱となります。
戦後、食の欧米化が急速に進んだだけではなく、共働きや単身世代の増加による食事の外部化や簡素化が顕著となっています。ファストフードやコンビニエンスストアなど、できあいの食事には塩分含有量が多いものがあり、知らず知らずのうちに摂取量が増えてしまいます。
管理栄養士が教える
調味料や調理法のひと工夫で減塩生活
先に述べたように、塩分の過剰摂取は、腎臓にとって主要なリスクの一つです。自身に合う適正なエネルギー量、たんぱく質量などの食事量を守ることは大前提として、自分の体・腎臓を守るために家でも簡単にできる「減塩」に取り組んでみましょう。
味覚は塩味だけで成り立っているわけではなく、酸味や甘味、辛味など、さまざまな要素があります。香辛料や香味野菜、だし、減塩タイプの調味料などを上手に活用することで、塩分を控えながらも満足感のある味付けが可能になります。具体例として、酸味を利用した酢の物や、お浸しは、だし割つゆに鰹節や香味野菜を加えることで減塩になります。また、煮物などだしで炊いたあと、最後に調味料を入れて沸騰させると、食品の周りにだけ味がつき中に味が染み込まなくても美味しい味を感じることができますので、ぜひ実践してみてください。
これまで濃い味で食事をされていた方が、急に薄味にしようと思っても、それまでの味覚に対する“慣れ”があるので難しく感じることもあると思います。現実的な取り組みとしては1週間に1gずつ徐々に減らしていきましょう。おのずと、減塩に対する味覚は多くの方は順応していきます。細く長く継続していくことが自身の健康を守っていくカギとなります。
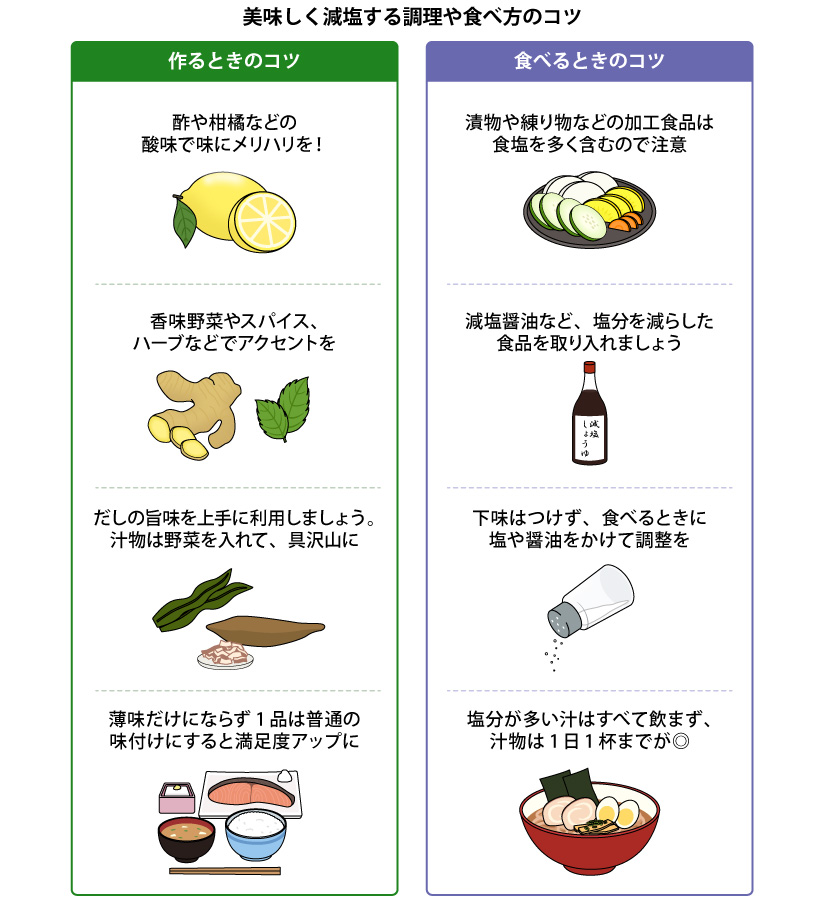
参考:栄養指導ナビ「おいしく減塩するコツ」
理学療法士が教える
家でも手軽にできる「体力低下予防エクササイズ」
治療の一環で取り入れるリハビリでは、適度な運動を取り入れ、体力低下(生活不活発病)を防ぐことが重要になります。体幹、上下肢の運動の機会を少しずつでも多くすることが望ましいです。
ご家庭でできる運動一例として、椅子からの立ち上がり運動、立った状態で椅子につかまり、つま先立ち運動、同じく椅子につかまりながらの膝の屈伸運動等があります。個人の体力やその日の体
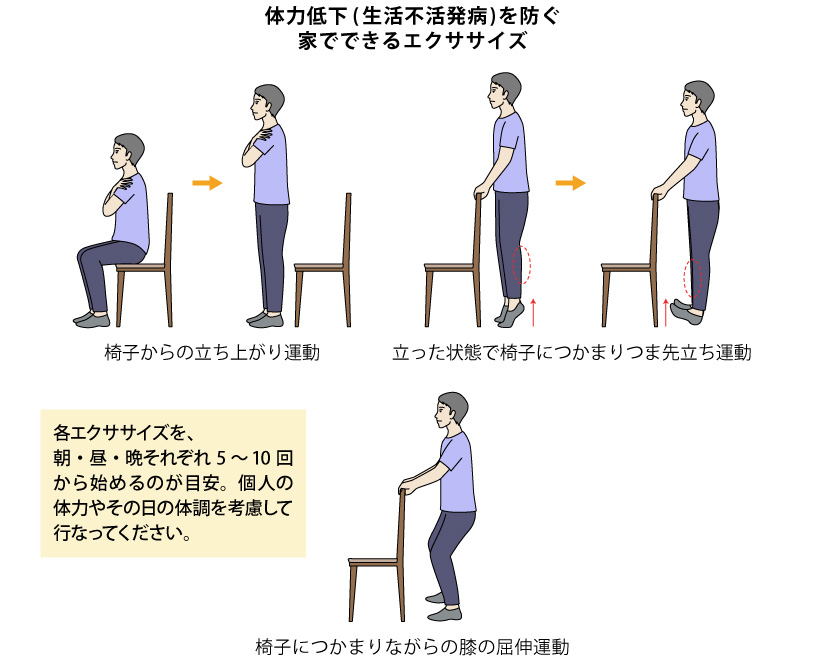
※CKDや合併症(心不全等)によって運動制限があることがあります。医師に相談のうえ、ご自身の体力に合わせて無理のない範囲で運動するようにしましょう
CKDは「治らない」から「共生する」時代へ
CKD治療の“いま”
CKD治療薬では、①RAS阻害薬 ②SGLT2阻害薬 ③非ステロイド性ミネラルコルチコイド受容体拮抗薬 ④GLP-1受容体作動薬の4種類の薬剤が「four pillars(フォーピラーズ)」と呼称され、治療における重要な選択肢とされています。これまでは高血圧症や糖尿病に対して使用されていた薬剤ですが、慢性腎臓病患者における尿蛋白の減少、末期腎不全への進行抑制、心血管死亡の減少など、慢性腎臓病においても効果があることが分かってきています。
しかし、すべての患者さんの予後において改善するというエビデンス(証拠)はありません。腎臓病の原因となる高血圧症や糖尿病、脂質異常症などへの治療も含めると、治療の幅は多岐にわたり、患者さん自身の治療に対する意思決定も含め治療の個別化が進んでいます。
かかりつけ医と二人三脚で治療を
済生会岩泉病院では、透析予防外来や腎臓病教室を通じて、地域住民への腎臓病に関わる知識の啓蒙や、健診で引っかかった方への受診推奨を積極的に行なっています。
CKDはこれまで「緩徐に進行していく病気」と考えられており、治療の中心は血圧管理や食事療法などによって進行をできるだけ遅らせることでした。しかし、昨今では初期の段階から多面的に介入することで健康な時間を長く保ち、人生の一部として「共生する」病気になってきました。
初期の段階からかかりつけの医師を持ち、ともに長く治療を進めていくことが大切です。気になることや不安があれば遠慮なく相談して、腎臓と上手に付き合いながらこれからの生活を一緒に考えていきましょう。

解説:冨澤優太先生(写真)、佐々木滋子さん、上舘陽香さん(管理栄養士)、熊谷順三さん(理学療法士)
岩泉病院
内科、理学療法士、管理栄養士(慢性腎臓病透析予防診療チーム)
※所属・役職は本ページ公開当時のものです。異動等により変わる場合もありますので、ご了承ください。
※診断・治療を必要とする方は最寄りの医療機関やかかりつけ医にご相談ください。
病気解説特集
- 早く見つけて付き合う病気へ――今日から始める「腎活」のすすめ 2026.03.26
- 疲れがとれない、なんだかだるい…… その症状、「貧血」かもしれません 2026.01.30
- 脳梗塞を心臓外科手術で予防する ウルフ-オオツカ法 2025.12.04
- 体を大切にすることは、未来を大切にすること。 「プレコンセプションケア」を知っていますか? 2025.11.19
- スマホ世代の子どもたちが危ない!? 「子どもの視力低下」を防ぐには? 2025.10.24
- 飲み込みづらい? 食べこぼしが増えた? それって「オーラルフレイル」かも!? 2025.09.25
- 日本人が最も多くかかる「大腸がん」は早期発見がカギ。大腸がん検診の“今” 2025.08.19
- 今年も暑い夏が到来! 熱中症対策に有効な「暑熱順化」を知っていますか? 2025.07.03
- せきや痰が長引く場合は要注意! 国内で急増中の「肺MAC症」とは? 2025.06.18
- 雨の日に頭痛や動悸、倦怠感…それって「気象病」かも? 知っておきたい予防法と対策 2025.05.21
- すべて見る


 済生会の理念
済生会の理念 施設と拠点
施設と拠点 症状別病気解説
症状別病気解説 お知らせ
お知らせ
 採用情報
採用情報 トピックス
トピックス













