

睡眠不足は、生活習慣病やメンタル面の不調、集中力の低下など、心身の状態に大きく影響します。世界的に見ても日本人は睡眠時間が短いことが知られており、寝付きの悪さや不眠、「睡眠時無呼吸症候群」など、眠りに関する悩みを抱えている人も多くいます。2011年に九州大学で睡眠時無呼吸センターを創設し、 現在は福岡県済生会二日市病院・睡眠医療センターのセンター長を務める安藤眞一先生に睡眠のメカニズムや不眠の原因、睡眠にまつわる病気と対処方法について教えてもらいました。
睡眠にまつわる病気には何がある?
眠れない=不眠症ではない
適切な睡眠が取れていないと、昼間の眠気によって集中力が低下し、学業や仕事、家事に支障が出るなど、さまざまな問題が引き起こされます。不眠症、過眠症、睡眠時無呼吸症候群といった病名を聞いたことはあるでしょうか。これらはまとめて睡眠関連疾患と呼ばれます。睡眠関連疾患の中には、睡眠時関連運動障害というものもあり、例えば、むずむず脚症候群(ウィリス・エクボム病)は、脚がムズムズするような不快感が入眠を妨げるもので、体内の鉄分不足が一因となっていると考えられています。
これらのうち、最も多くの方が悩まされているのは不眠症です。
不眠症は、夜眠れず、それによって昼間に心身の不調が現れ生活の質が低下してしまう状態が週3日以上、3ヵ月続く場合を指します。単純に「なかなか眠れない」「長く寝られない」という場合は、すぐに病気とは診断されません。診察で患者さんのお話を聞いてみると、「不眠ではあるけれど、不眠症ではない」という場合も少なくありません。
実際には眠れているにも関わらず、本人は眠れていないと感じる睡眠誤認も不眠症と結びついています。60〜70代になれば夜中に1~2回目が覚めるのは多くの人に“よくあること”と言ってよいのですが、何歳になっても若いときと同じように眠れると考えていて、1回でも目が覚めると「眠れない、これは大病ではないか」と不安を抱く人が実は多いのです。不眠症と診断された方の約半数ほどは、眠れないことへの不安や強迫観念そのものが原因で不眠症になってしまう「精神生理性不眠」だといわれています。ですから、まずは自分の睡眠について客観的に理解することが大切だといえるでしょう。
増加する「睡眠時無呼吸症候群」、一緒に寝ている人からの指摘に耳を傾けて
睡眠時無呼吸症候群は、眠っている間に気道が塞がれて息が止まり、血中の酸素濃度がエベレスト山頂にいるときほどに下がってしまう病気です。本人が異変を感じるほか、同じ部屋で寝ている人(家族など)から呼吸が止まっていることを指摘されて判明するケースが多くあります。日本では肥満率の高まりとともに患者数が増加しています。急に意識を失ってしまうイメージが強いかもしれませんが、いびきや昼間の強い眠気も特徴です。一人住まいの方でも録音してみていびきがあるようなら、睡眠時無呼吸症候群の可能性があります。
睡眠時無呼吸症候群は、女性に比べ、男性の罹患率が高いといわれています。一方、女性の場合は閉経後に発症するリスクが高いことがわかっており、閉経によって気道を支える筋肉の力が弱くなることが原因とされています。また、子どもはアデノイド(咽頭扁桃)肥大によって睡眠時無呼吸の症状が出ることがあります。しかし、成長に伴ってアデノイドが自然と小さくなると、連動して治るケースもあります。
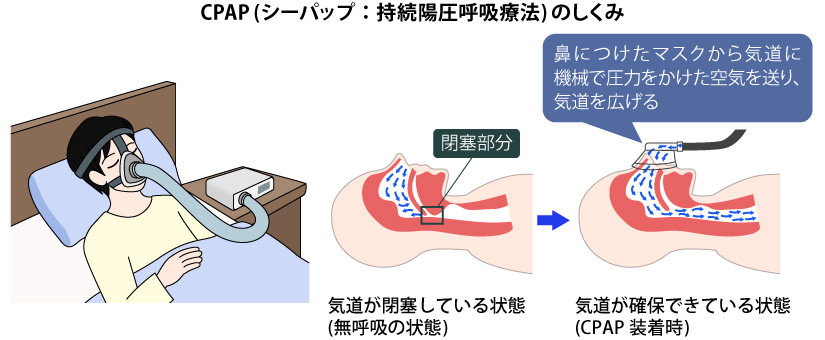
1時間に40回以上息が止まるような中等症・重症の場合は、鼻に装着したマスクから圧力をかけた空気を送り、気道を確保して呼吸時に喉がつぶれないようにするCPAP(シーパップ:持続陽圧呼吸療法)という装置での治療を行なうこともあります。そのほか、マウスピースをつけて下あごを前方にずらすことで舌の後ろに空気の通り道をつくる治療方法などもあります。1998年には保険診療としてCPAPが使えるようになり、治療の可能性は大きく広がっています。
年代や性別によって“眠りづらさ”は異なる
“眠れない”人が増えた背景には、コロナ禍やリモートワークの導入などにより、生活リズムが崩れてしまった人が増加したことが挙げられます。日本は睡眠時間が“世界一短い国”の一つといわれており、2020年のNHK国民生活時間調査によると、戦後30年くらいと現代の睡眠時間を比較すると1時間以上短くなっているというデータも出ています。特に育児や介護、仕事、家事などが重なりやすい40〜50代の女性に顕著で中学生くらいの年代の層もほかの国と比べると極端に短くなっています。
睡眠関連疾患の症状の現れ方には、年代や性別によっていくつかの違いがあります。不眠症では、若い世代の方にはすぐに寝つくことができないという入眠困難が多く見られますが、年齢が上がるにつれて、寝ている間に何度も目が覚めてしまう中途覚醒の割合が高くなります。
脳と身体を回復させる睡眠のメカニズム
ノンレム睡眠は“頭のお掃除タイム”
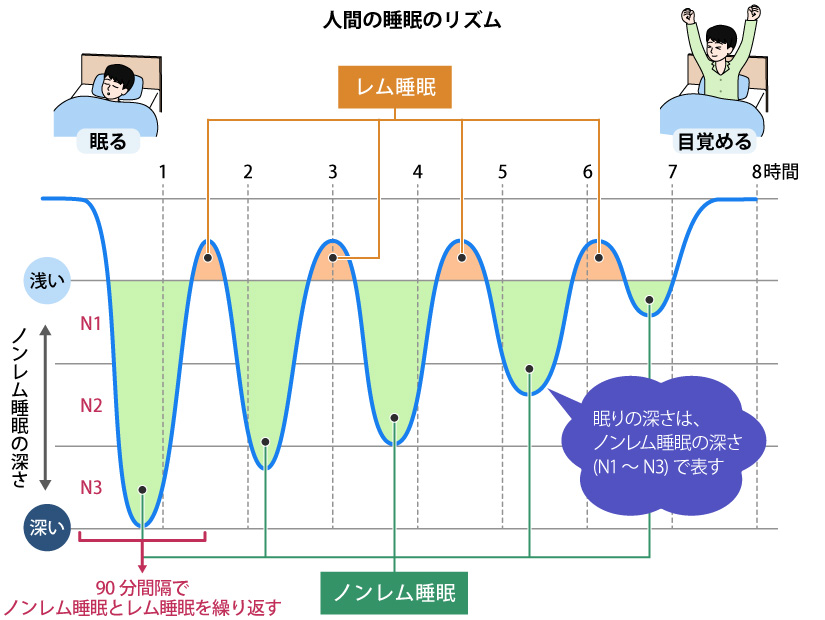
睡眠には3つの段階があり、眠りについてから45分ほどで最も深い眠りに入ります。ノンレム睡眠と呼ばれるもので、頭のコンピューターを休めているような状態です。これは脳に溜まった老廃物が排出される“頭のお掃除タイム”でもあり、認知症を引き起こす物質もノンレム睡眠中に排出されるという議論もあります。脳に老廃物が溜まってくると眠たくなり、排出が進むと目が覚める、というメカニズムもわかってきています。
その後、ノンレム睡眠から徐々に浅い眠りへと移行していきますが、この浅い眠りのことをレム睡眠と呼びます。起きているときより脳の血流量が多く呼吸も早いことが特徴です。朝方になるとレム睡眠が長くなるのですが、目覚めたときに覚えている夢はレム睡眠の間に見たものです。身体のスイッチが切れている状態のため、通常であれば夢を見ても手足が大きく動くようなことはないのですが、脳の機能がうまく働いていないと怖い夢を見て暴れたり、眠っているのに急に大声で叫んでしまったりといった、レム睡眠関連行動障害(RBD)が起きる場合があります。パーキンソン病や認知症の前段階である可能性もあるため、そうした症状がある場合は注意が必要です。
睡眠中は、90分ほどの周期でレム睡眠とノンレム睡眠を交互に繰り返します。レム睡眠中は目覚めやすい一方、ノンレム睡眠中に起きようとすると深い眠りに入っていた脳が急な覚醒に追いつかず、眠気などが残る睡眠惰性をしばしば感じます。
すぐに実践できる! “よい眠り”の整え方
シフトワークの方など、
その違いが生じる仕組みにはまだ解明されていない部分も多くあり
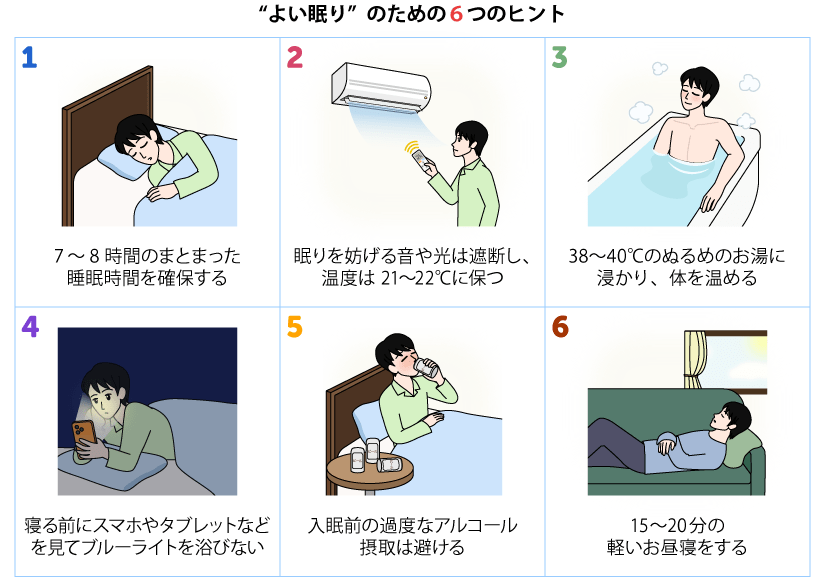
睡眠後には記憶力などが向上することが知られていますが、断片的な睡眠の場合、その効果が弱まってしまうといわれています。スムーズな入眠と深い眠りのために何より大切なのは、睡眠のための環境を十分コントロールすることです。ホテルに宿泊すると、真っ暗で静かな部屋だからぐっすり眠れたという経験がある方もいるでしょう。眠りを妨げる音や光は遮断し、温度は21〜22℃に保つのが理想的です。夏場は室温が高すぎる方が多いですが、25℃以下にキープしてみるとよいでしょう。
赤ちゃんは眠たいとき体が温かくなりますが、これは血管が広がり体温を下げようとしているためです。大人も同じく、湯船に浸かって体を温め、ベッドに入る頃には体温が下がっていく状態をつくることで眠りにつきやすくなる効果が期待できます。加えて、スマートフォンはベッドのそばに置かないなど、寝る前はブルーライトを目に浴びない工夫をしたいところです。加齢に伴って目は徐々にブルーライトを通しにくくなるため、とりわけ子どもや若い世代の方への影響が大きく出ます。
アルコールを摂取すると入眠自体はしやすくなりますが、中途覚醒の防止には逆効果です。結果的に睡眠時間が短くなってしまうため夜間の過度な飲酒は避ける方がよいでしょう。また、昼間の仕事や家事の効率をアップさせるために、昼食後~午後3時くらいの間、夜に響かない程度の長さ(20分以内)で少しの時間お昼寝をしていただくのはとてもよいことです。睡眠のリズムも踏まえると15〜20分でタイマーをかけると起きやすいでしょう。コーヒーを飲んでから寝ると、カフェインの覚醒作用がちょうど同じタイミングで現れはじめるという研究もあります。
病院への受診と治療薬の進化
睡眠で悩んだら、いつ、どの病院へ行けばいい?
睡眠に関して悩んでいたり、眠気が原因で昼間のパフォーマンスが落ちていると感じたら、一度病院を受診してみてください。まずはかかりつけの先生を訪ねていただくのもよいですし、いびきがある場合は耳鼻科へ、眠っている間に暴れたり叫んでしまうといった場合は神経内科でも構いません。睡眠時無呼吸症候群はクリニックでも簡易検査を行なっているところが多くあります。
子どもの睡眠のことが気になったら
過眠症はお子さんにも一定の確率であるのですが、怠けているように誤解されて見逃されているケースが少なくありません。睡眠を十分取っているはずなのに眠たそう、授業や試験の最中なのに眠ってしまうといった場合には、一度受診してみることをおすすめします。2026年には、「睡眠障害」という診療科名が新たに追加される見通しであることが厚生労働省から発表されています。看板などに明記することができるようになるため、「睡眠障害内科」「睡眠障害精神科」といった専門医のいる病院を見つけていただきやすくなります。
睡眠薬との正しい付き合い方
睡眠薬は「大量摂取すると危険がある」というイメージを持たれている方も多いようです。50年以上前は確かにそういった危険性のあるものでしたが、1980年代にはふらつきなどの副作用に配慮された、非ベンゾジアゼピン系と呼ばれる睡眠薬が発売されました。その後も薬剤の研究や開発は進んでおり、例えば夜中に目が覚めて寝付けないときに飲む薬など、作用する時間や効き方をさまざまに使い分けられるようになっています。ただし、睡眠薬には筋肉を弛緩させる効果があり、睡眠時無呼吸症候群は悪化させてしまうこともあるため、疑いのある方は病院を受診してください。ドラッグストアでも販売されているものはありますが、習慣的に服用が必要なような場合には、まず病院へお越しいただくのがよいでしょう。
自分の睡眠を知って、すっきりと悩みのない生活を
睡眠でお悩みの方で、何年も放置してしまう方もいらっしゃいます。病院を受診いただければシンプルな話で解決することもありますから、おかしいなと思ったら「ちょっと聞いてみよう」という気持ちで相談してみてください。また、どう寝ていて、どう起きているか、まずは1週間の睡眠日誌をつけてみることをおすすめします。最近ではスマートウォッチや専用のアプリもありますから、データを記録しておくと病院を受診するときに診療に活かせることもあります。

解説:安藤眞一先生
二日市病院
睡眠医療センター顧問
※所属・役職は本ページ公開当時のものです。異動等により変わる場合もありますので、ご了承ください。
※診断・治療を必要とする方は最寄りの医療機関やかかりつけ医にご相談ください。
病気解説特集
- “ちゃんと寝る”が健康への第一歩! 現代人のための「睡眠学」 2026.05.07
- 恥ずかしくて放置すると思わぬ落とし穴!? 人に聞けない「痔」のはなし 2026.04.09
- その長引くせき、「風邪」ではないかも? 原因を知り早めのケアを 2026.03.30
- 早く見つけて付き合う病気へ――今日から始める「腎活」のすすめ 2026.03.26
- 疲れがとれない、なんだかだるい…… その症状、「貧血」かもしれません 2026.01.30
- 脳梗塞を心臓外科手術で予防する ウルフ-オオツカ法 2025.12.04
- 体を大切にすることは、未来を大切にすること。 「プレコンセプションケア」を知っていますか? 2025.11.19
- スマホ世代の子どもたちが危ない!? 「子どもの視力低下」を防ぐには? 2025.10.24
- 飲み込みづらい? 食べこぼしが増えた? それって「オーラルフレイル」かも!? 2025.09.25
- 日本人が最も多くかかる「大腸がん」は早期発見がカギ。大腸がん検診の“今” 2025.08.19
- すべて見る


 済生会の理念
済生会の理念 施設と拠点
施設と拠点 症状別病気解説
症状別病気解説 お知らせ
お知らせ
 採用情報
採用情報 トピックス
トピックス













