

体がだるい、頭が痛い、階段を上るのがきつい……など、日々「なんとなく不調」を感じることはありませんか? その原因は、もしかすると「貧血」かもしれません。貧血の多くは血液をつくる鉄分が不足する「鉄欠乏性貧血」ですが、中にはそれ以外の病気が隠れていることもあります。貧血の基礎知識と予防、「貧血」を改善する食事について、静岡済生会総合病院の血液内科部長・竹内隆浩先生と管理栄養士・大石真理奈さんが解説します。
「貧血」ってどんなものか知っていますか?
貧血ってどんな状態?
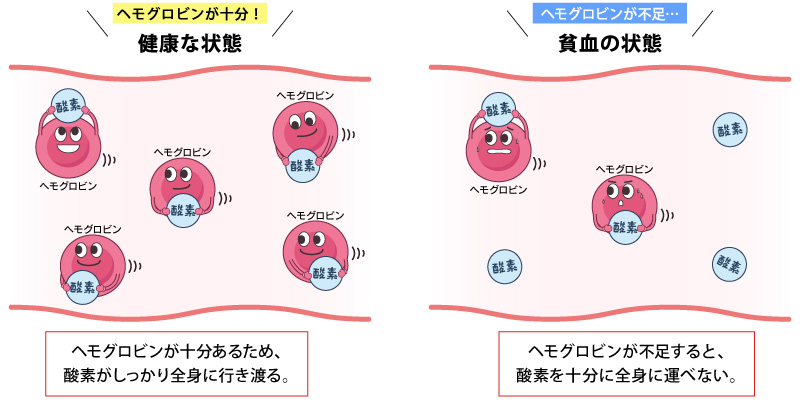
「貧血」は、血液中のヘモグロビン量が少なくなっている状態のことをいいます。ヘモグロビンは赤血球に含まれ、酸素を全身に運ぶ働きを持つタンパク質。ヘモグロビンが不足すると酸素を十分に運ぶことができず、全身への酸素供給が減ってしまった結果、体中の細胞が酸欠状態になります。
よく知られている鉄欠乏性貧血は鉄不足によって赤血球が小さくなりますが、反対に赤血球が大きくなって数が減り、ヘモグロビン量が低下する貧血もあります。なお、急に立ち上がったり、長時間立ち続けたりしたときにめまいや立ちくらみが起きるのは、一時的に脳の血圧が下がるため。「起立性低血圧」といって貧血とは異なります。
頭痛やだるさだけでなく、無症状の場合も
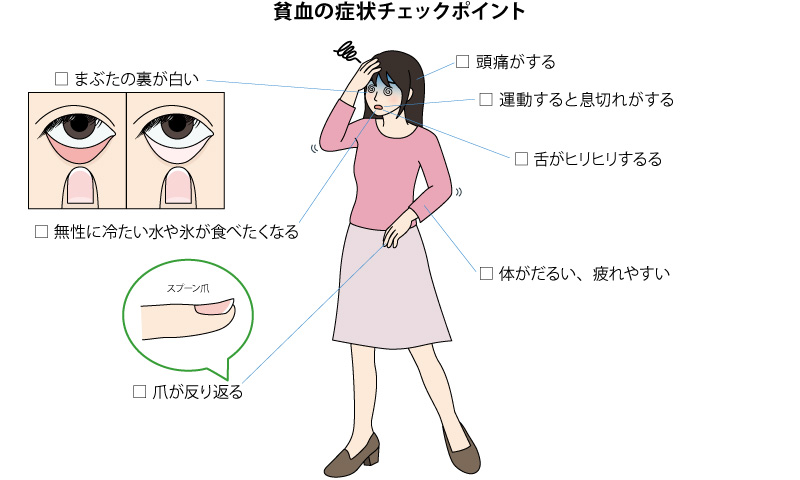
頭痛やだるさ、立ちくらみ、息切れなどは自覚しやすい症状です。まぶたの裏側が白くなっているのも貧血のサイン。そのほか、爪が反り返る、舌がヒリヒリする、無性に冷たい氷やジャリジャリとした食感のものが食べたくなるなどの症状も見られます。一方で、貧血が徐々に進行していった場合はなかなか症状が出ないこともあります。
どんな人が貧血になりやすい?
女性は月経や妊娠の影響で鉄欠乏性貧血のリスクが高め。ダイエット等による栄養バランスの乱れからくる貧血も少なくありません。高齢者は栄養不足から骨髄異形成症候群までさまざまな貧血リスクがあります。マラソンなどの激しいスポーツをする人も注意が必要です。栄養の供給が消費に追いつかず鉄が不足する消耗性貧血になると、パフォーマンスも低下します(スポーツ貧血)。
貧血の原因は?
病気が隠されていることも
貧血の原因は鉄分不足だけでなく、銅や亜鉛の不足で起こる貧血、寒さによる貧血など、さまざまな種類があります。また、貧血の症状の裏側には、病気が隠されていることもあるので、注意が必要です。たとえば、骨髄の病気や悪性腫瘍の影響で貧血が引き起こされている場合もあります。
●鉄欠乏性貧血
鉄分が不足してヘモグロビンが十分合成できないために起こる貧血。貧血の中で最も多く、全体の70~80%を占めます。妊娠中などで体が多くの鉄を必要としている場合や、月経などの出血、鉄の吸収不良などが原因となります。
●巨赤芽球性貧血
赤血球をつくるのに必要なビタミンB12や葉酸が不足して生じる貧血。ビタミンB12はレバーや魚介類に多く、野菜にはほぼ含まれないため、野菜中心の生活をしている人は不足しがちです。逆に葉酸不足は野菜嫌いの方に多く見られます。
●腎性貧血
腎臓は赤血球をつくるエリスロポエチンというホルモンを分泌しています。この腎臓の働きが低下することで貧血が起こります。
●再生不良性貧血
血液をつくる工場の役割を果たす骨髄が、免疫の異常により自分自身を壊してしまい、血液をつくる働きが低下します。
●骨髄異形成症候群(MDS)
血液をつくる骨髄の働きが過剰となって、いわば「不良品」のような血液を次々とつくってしまう病気。高齢者に多く見られます。
MDSなどの血液疾患では、貧血とともに白血球数や血小板数等の低下も見られます。
●悪性腫瘍
遺伝子の異常により細胞が無制限に増殖し、身体機能に影響を及ぼします。悪性腫瘍で貧血が起こる原因はさまざまですが、骨髄に腫瘍が浸潤(無秩序に増えながら周囲にしみ込むように広がる)すると、骨髄に正常に造血を行なうスペースがなくなります。また、血液をつくるのに必要な栄養素を悪性腫瘍に奪われてしまいます。
悪性腫瘍では貧血以外にも、体重減少、便秘や下痢を繰り返す(大腸がん)、骨折しやすくなる・腎機能低下(多発性骨髄腫)、全身痛(骨転移等)といったさまざまな症状が出ます。
「貧血かも?」と思ったら血液検査を受けましょう
血液検査は、比較的手軽にできる上、さまざまな病気を発見できる基本的な検査です。赤血球や白血球の数や大きさを測定して健康状態を診断します。貧血の種類や原因を探る手がかりになるだけでなく、白血球の数値からウイルス感染や白血病、膠原病などが見つかることも。貧血かなと思ったら、かかりつけの医療機関で血液検査を受けましょう。
貧血の診断では、酸素の運搬能力を示すヘモグロビンの量と濃度のほか、赤血球の大きさも測定します。貧血を調べるための項目と基準値の目安を表にまとめました。
| 項目 | 内容 | 基準値 |
| ヘモグロビン (Hb) |
血液中のヘモグロビンの量 | 男性 13.7~16.8g/dL |
| 女性 11.6 ~14.8g/dL | ||
| 平均赤血球容積 (MCV) |
赤血球1個あたりの大きさ | 83.6~98.2fL |
| 平均赤血球ヘモグロビン量 (MCH) |
赤血球1個あたりに含まれるヘモグロビンの量 | 27.5~33.2pg |
| 平均赤血球ヘモグロビン濃度 (MCHC) |
赤血球1個あたりに含まれるヘモグロビンの濃さ | 31.7~35.3g/dL |
食べて改善! 毎日の食事で貧血予防
貧血予防に大切なのは栄養バランス
貧血の種類にもよりますが、鉄欠乏性貧血や巨赤芽球性貧血といった栄養不足からくる貧血を予防するには、日々の栄養管理がとても大切です。とはいえ、貧血に限らず「これさえ食べれば劇的に調子が良くなる」という食品は数少ないのが現実です。偏った食べ方がかえって別の病気や変調を招くこともあります。食事は健康のための「土台づくり」。建物の基礎と同じで、土台がしっかりしていれば、さまざまな病気のリスクに負けない元気な体をつくることができます。主食、肉や魚、野菜のおかずを組み合わせ、バランスの良い食事を毎日取ることが健康への近道になります。
貧血を引き起こす? NGな食習慣とは
世代や生活スタイルによってさまざまな注意点がありますが、特に若い人に多いのが、無理なダイエットによる栄養不足です。朝食抜きでは血液をつくる材料も不足してしまいます。また、妊娠中の人はもちろん、妊活中の人も、将来の妊娠に備えてバランスの良い食事で体づくりをしておきましょう。一人暮らしの人や高齢の人は、一品料理で食事を簡単に済ませてしまうことが多いかもしれませんが、毎食いろいろな食材を組み合わせて少しずつ取ることを意識しましょう。
食事で貧血を防ぐ4つのヒント
1.お助け食材を使ってみよう
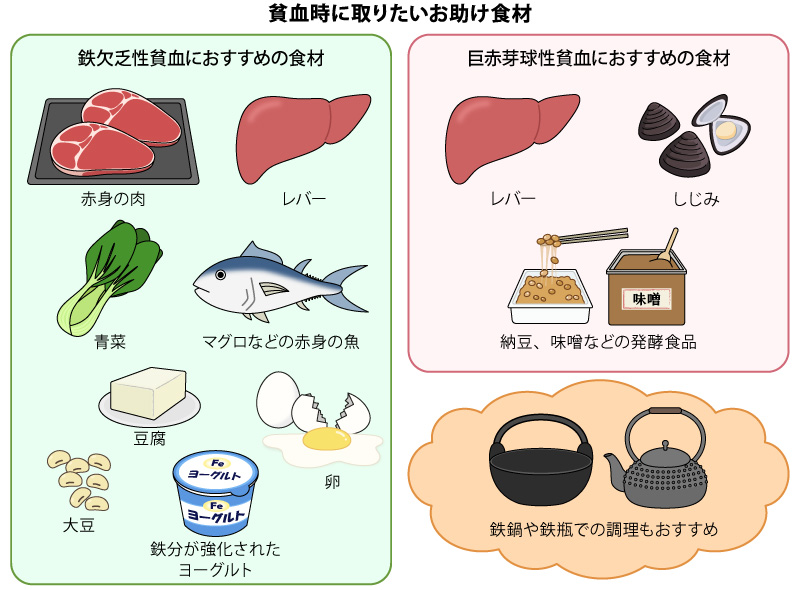
鉄欠乏性貧血の人に取ってほしい栄養素は「鉄分」。これは赤身の肉や魚、レバー、大豆、青菜などに多く含まれます。中でも毎日続けやすいのは、豆腐や厚揚げなどの大豆製品や卵。鉄分が強化されたチーズやヨーグルトなどもお助け食材になります。また、料理をする際に鉄鍋や鉄瓶を使うことで鉄分を補うこともできます。
巨赤芽球性貧血の人に取ってほしい「ビタミンB12」はレバーや魚介類などに多く含まれます。一方、発酵食品にも含まれているため、肉や魚が苦手な人は、納豆や味噌などを食事に取り入れてみてください。
2.鉄分を取るならこれも取ろう!
鉄分は単体では体内に吸収されにくく、野菜や果物に多いビタミンCや、肉・魚に豊富なタンパク質と一緒に取ることで効率的に吸収されます。貧血が気になるからといっても鉄分の多い食材ばかり食べれば良いのではなく、さまざまな食材を含む栄養バランスのとれた食事をすることを心がけましょう。
3.プラス1品で栄養をちょい足し
朝食に納豆を足す、鉄補強された牛乳を飲むなど、食事に1品足すだけでも摂取する鉄分は増やせます。おにぎりやパンだけになりがちなコンビニの食事では、お惣菜を追加してみてください。ほうれん草の白和え、小松菜と油揚げの煮浸し、大豆の煮物や枝豆を使ったサラダ・和え物など、タンパク質と野菜の組み合わせを意識して選ぶとよいでしょう。
外食では、キャベツやレタスよりも、ほうれん草のお浸しなど色の濃い野菜を選ぶと、巨赤芽球性貧血の人に必要な葉酸が摂取できます。意外と優秀なのが「居酒屋メニュー」です。レバーやカツオ・マグロなどの赤身魚、貝類のように、吸収効率の高いヘム鉄やタンパク質を含む食材を使った料理が多く、レバニラ炒め・薬味たっぷりのカツオのたたきはビタミンB12や葉酸にも富んでいます。ナッツ類は鉄分に加え、銅や亜鉛も豊富です。多彩な栄養が取れるようにメニューを選んでみてください。
4.サプリメントの上手な使い方
サプリメントは貧血の種類によっては効果が期待できる場合があります。ただし「サプリで栄養を取れば良い」と安易に考えるのではなく、まずは血液検査をして医師の診断を受け、貧血の原因を見極めることが大切です。また、サプリメントは飲み過ぎると体に悪影響を及ぼすこともありますので、自己判断せず医師に相談しましょう。
「なんとなく不調」を放置しないで
静岡済生会総合病院には、「なんとなく調子が悪い」「なぜかだるい」といった患者さんも多くいらしています。血液検査で貧血が見つかることもあれば、メンタルからくる不調など、別の原因が判明する場合もあります。どこの診療科に行ったらいいかよく分からないような体調不良が続いている場合も、ぜひ、お近くの医療機関にご相談ください。
※本コンテンツは、静岡済生会総合病院 デジタルマガジン「home Web版」vol.53の特集の内容をもとに制作しました

解説:竹内隆浩先生、大石真理奈さん
静岡済生会総合病院
血液内科部長、管理栄養士
※所属・役職は本ページ公開当時のものです。異動等により変わる場合もありますので、ご了承ください。
※診断・治療を必要とする方は最寄りの医療機関やかかりつけ医にご相談ください。
病気解説特集
- 疲れがとれない、なんだかだるい…… その症状、「貧血」かもしれません 2026.01.30
- 脳梗塞を心臓外科手術で予防する ウルフ-オオツカ法 2025.12.04
- 体を大切にすることは、未来を大切にすること。 「プレコンセプションケア」を知っていますか? 2025.11.19
- スマホ世代の子どもたちが危ない!? 「子どもの視力低下」を防ぐには? 2025.10.24
- 飲み込みづらい? 食べこぼしが増えた? それって「オーラルフレイル」かも!? 2025.09.25
- 日本人が最も多くかかる「大腸がん」は早期発見がカギ。大腸がん検診の“今” 2025.08.19
- 今年も暑い夏が到来! 熱中症対策に有効な「暑熱順化」を知っていますか? 2025.07.03
- せきや痰が長引く場合は要注意! 国内で急増中の「肺MAC症」とは? 2025.06.18
- 雨の日に頭痛や動悸、倦怠感…それって「気象病」かも? 知っておきたい予防法と対策 2025.05.21
- 正しく知ろう! 子宮頸がんを予防する 「HPVワクチン」ってどんなもの? 2025.04.15
- すべて見る


 済生会の理念
済生会の理念 施設と拠点
施設と拠点 症状別病気解説
症状別病気解説 お知らせ
お知らせ
 採用情報
採用情報 トピックス
トピックス















