

年齢とともに低下する眼の機能。なかでも白内障は、加齢によっていつかはかかってしまう病気といわれます。そこで白内障の最新事情や水晶体の代わりとなる眼内レンズの選び方などについて、済生会松山病院・眼科部⾧の髙橋直巳先生に教えていただきました。
白内障とは?
白内障は、眼の中でレンズの役割を果たす水晶体が濁り、視界がかすんだり、物が見えづらくなる病気です。水晶体は主に水とタンパク質からなり、もともとは透明で柔軟性に富み、水晶体の厚みを変えることでピントを調整しています。しかし加齢とともに代謝が衰え、タンパク質が硬くなって変質し白く濁ると、光を通しにくくなったり、ピントを合わせづらくなっていきます。
☆もっと詳しく→症状別病気解説「白内障」
●原因の多くは加齢
早い人では40代から起こり始め、70代は80%、80代は100%が白内障になっています。主な原因は加齢ですが、他に糖尿病、アトピー性皮膚炎、母親の胎内で起こった風疹感染、薬物、外傷などの合併症があります。発症を早める環境要因には、喫煙、紫外線などのほか、遺伝も関連があるとされています。
白内障の治療方法
白内障の初期段階では点眼薬や内服薬で進行具合をみることもありますが、一度濁った水晶体は元には戻りません。進行が進み、生活に支障をきたすようであれば、一般的には手術(水晶体再建術)を検討します。
手術のタイミングについては、合併症の危険性や術後の状態の説明などのほか、糖尿病などの持病があるケースも含めて、医師とよく相談した上で行ないます。なお薬物療法については、現状根拠に乏しい治療とされています。
●水晶体再建術とは?
濁った水晶体を取り除き、代わりに人工の「眼内レンズ」と交換するのが水晶体再建術です。手術方法は白内障の進行具合によっても異なりますが、おおよそ次のような手順です。
まずは眼に小さな切れ目を入れ、濁った水晶体を超音波で砕きながら吸い出します。最後に水晶体を包む膜 (水晶体のう)の中に、眼内レンズを埋め込んで終了です。
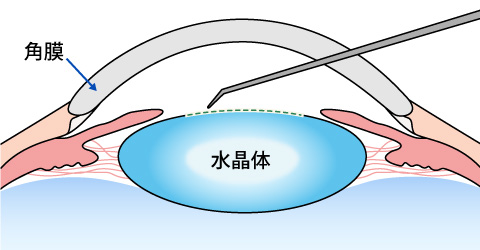
1.眼に切れ目を入れる
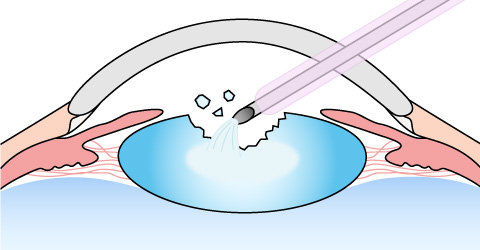
2.濁った水晶体を砕きながら取り除く
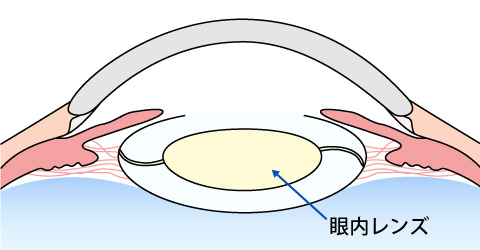
3.眼内レンズを入れ、固定する
眼内レンズの種類と選び方
最近では使用できる眼内レンズの種類も増え、多機能化が進んでいます。しかし見たい物の距離に合わせて自由に厚みを変えてピントを調整する水晶体と異なり、眼内レンズは厚みが一定なのでピント調整機能がありません。そのためどこにピントが合うレンズを選ぶかがとても重要になります。
●単焦点眼内レンズ、多焦点眼内レンズの違い
眼内レンズは大別すると「単焦点眼内レンズ」と「多焦点眼内レンズ」があり、それぞれメリット・デメリットがあります。
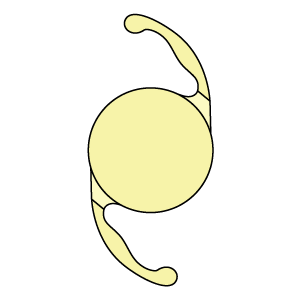
単焦点眼内レンズ
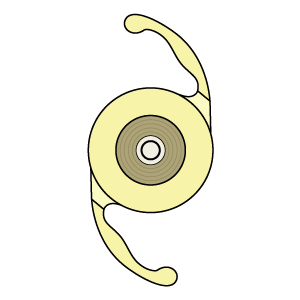
多焦点眼内レンズ
単焦点眼内レンズは焦点が1カ所で、ピントの合ったところははっきり見えますが、それ以外は眼鏡による矯正が必要です。
多焦点眼内レンズには2焦点、3焦点、焦点深度拡張型(遠くから中間まである程度広い領域でピントが合う)などがあります。複数にピントを合わせられるので、眼鏡併用の必要性は下がります。一方で単焦点眼内レンズに比べると、ピントはやや甘くなりくっきり見えません。また、濃淡を区別するコントラスト感度が低く、暗いところで光をまぶしく感じたり、光がにじんで見える「グレア・ハロー」の症状が出やすくなります。
このほか、角膜乱視を矯正する機能があるトーリック眼内レンズ(単焦点、多焦点ともに矯正可能)などがあります。

遠く1点に焦点を合わせた場合は、
近くがぼやける

遠近の2点に焦点を合わせた場合は、
中間がややぼやける
単焦点眼内レンズ、多焦点眼内レンズのメリット・デメリット
| 単焦点眼内レンズ | 多焦点眼内レンズ | |
|---|---|---|
| ピントと鮮明さ | 遠く、近く、中間のどれか1カ所。ピントが合ったところはくっきり見える | 2カ所以上にピントが合うが、鮮明さに欠けくっきり見えない |
| 眼鏡の要不要 | 併用が必要 | ほとんど不要 |
| コントラスト感度 | 高い →グレア・ハローの症状は出にくい |
低い →グレア・ハローの症状は出やすい(暗いところが見えにくい) |
| 保険適用と手術の費用負担 | 保険診療 →白内障手術に関わるすべての費用が保険適用※ |
選定療養 →白内障手術の基礎的部分は保険適用※。それ以外の多焦点眼内レンズの追加料金(単焦点眼内レンズとの差額)は自己負担。ただし、選択するレンズの種類によってはすべて自己負担の場合もある |
※費用は健康保険の自己負担区分(1~3割)により異なる
多焦点眼内レンズが不適合なケースも
多焦点眼内レンズは遠近や中間が見やすくなるので、眼鏡を極力使用したくない人が対象となります。一方、眼内に入った光を複数に振り分けるため、見え方の質が劣り、手元で細かい作業をする人には向きません。光の通り道である瞳孔径が小さい人も注意が必要です。また、角膜に強い乱視や濁りがある、糖尿病網膜症や加齢黄斑変性など網膜機能の低下がある、緑内障で視野が狭くなっている、などの場合は一層見えにくくなるので、多焦点眼内レンズは控えるべきです。
自分のライフスタイルに合わせたレンズ選択を
社会の高齢化に伴い、白内障を患う人は増加しています。白内障によって視覚機能が低下すれば、日常生活に悪影響が出ます。白内障手術においては視力の改善が最も重要ですが、多焦点眼内レンズやトーリック眼内レンズを使用することで、老眼や乱視矯正など、総合的な視覚機能の改善も可能になってきました。
しかし、いったん眼内レンズを入れたら簡単に取り替えることはできません。日常生活の中での活動シーンを想定し、どう見えるのが理想で何を優先したいか、それぞれのメリット・デメリットを考慮した上で、自分のライフスタイルに合わせた選択が必要です。
また、白内障手術機器は、日々進歩しており危険性は低下しています。3D映像など詳細な映像で手術可能な顕微鏡や、レーザー機器を用いた手術をする医療機関もあります。このように、医療技術の進歩や眼内レンズの高機能化により選択肢が広がる一方、費用負担もそれぞれ異なるため、施設や予算も含めた全体の見極めがより一層必要となっています。
参考資料
「科学的根拠(evidence)に基づく白内障診療ガイドラインの策定に関する研究」厚生科学研究補助金(21世紀型医療開拓推進研究事業:EBM分野) 2002年

解説:髙橋 直巳
松山病院
眼科部⾧
※所属・役職は本ページ公開当時のものです。異動等により変わる場合もありますので、ご了承ください。
※診断・治療を必要とする方は最寄りの医療機関やかかりつけ医にご相談ください。
病気解説特集
- “ちゃんと寝る”が健康への第一歩! 現代人のための「睡眠学」 2026.05.07
- 恥ずかしくて放置すると思わぬ落とし穴!? 人に聞けない「痔」のはなし 2026.04.09
- その長引くせき、「風邪」ではないかも? 原因を知り早めのケアを 2026.03.30
- 早く見つけて付き合う病気へ――今日から始める「腎活」のすすめ 2026.03.26
- 疲れがとれない、なんだかだるい…… その症状、「貧血」かもしれません 2026.01.30
- 脳梗塞を心臓外科手術で予防する ウルフ-オオツカ法 2025.12.04
- 体を大切にすることは、未来を大切にすること。 「プレコンセプションケア」を知っていますか? 2025.11.19
- スマホ世代の子どもたちが危ない!? 「子どもの視力低下」を防ぐには? 2025.10.24
- 飲み込みづらい? 食べこぼしが増えた? それって「オーラルフレイル」かも!? 2025.09.25
- 日本人が最も多くかかる「大腸がん」は早期発見がカギ。大腸がん検診の“今” 2025.08.19
- すべて見る


 済生会の理念
済生会の理念 施設と拠点
施設と拠点 症状別病気解説
症状別病気解説 お知らせ
お知らせ
 採用情報
採用情報 トピックス
トピックス















